تشخیص قطعی و کنترل هایپرهیدروزیس زیر بغل (تعریق بیش از حد ناحیه زیر بغل)
درمان تعریق زیر بغل به روش کورت ساکشن
فوریه 21, 2019
عوارض جانبی در کاشت مو
جولای 1, 2019تشخیص قطعی و کنترل تعریق بیش از حد ناحیه زیر بغل
با روش کورتاژ و ساکشن
چکیده
پیش زمینه: تعریق بیش از حد ناحیه زیر بغل یک ناتوانی خوش خیم و در عین حال قابل توجه است که نه تنها تعاملات اجتماعی، بلکه فعالیت های شغلی افراد را نیز تحت تاثیر قرار می دهد.
اهداف: محقق و نویسنده مقاله پیش رو شرح مفصلی از روش جراحی تراشیدن یا کورت غدد عرق ناحیه زیر بغل، روشی با نتایج اثبات شده ارائه می دهد. وی همچنین به توصیف استفاده از تبخیرسنج ( VapoMeter ساختِ Delfin Technologies، Stamford و Connecticut) می پردازد که آسان و دقیق مقدار تعریق بر g / m2 / h (گرم/مترمربع/ ساعت) را اندازهگیری میکند.
روشهای مورد استفاده: اگر چه در مجموع 45 بیمار از سال 2005 تحت این عمل جراحی قرار گرفته اند، اما این گزارش تنها شامل هشت بیمار (16 مورد جراحی زیر بغل) آخر می باشد که تفسیرهای تبخیرسنج قبل و بعد از عمل آنها موجود است.
يافته ها: ميانگين تفسیر تبخیرسنج قبل از عمل، g/m2/h 473 (محدوده 98-998) بود که پس از عمل به متوسط g/m2/h 58 (محدوده 21-227) بهبود يافت. به عنوان یک مقایسه، میزان کنترل برای تمام ناحیه زیر بغل به طور متوسط g/m2/h 23.7 (محدوده 18-31) اندازه گیری شد.
نتيجه گيري: تبخیرسنج با ترکیب تکنیک جراحي موثرِ تراشیدن ناحیه زير بغل، به منظور تشخیص دقيق و نتایج مورد تایید عمل تراشیدن، اندازه گيري های عيني و واقعی ارائه می دهد. به کمک این پروتکل، بیماران مبتلا به هایپرهیدروزیس که نیاز به مداخله جراحی دارند می توانند اطمینان حاصل کنند که این روند عملا در بهبود شرایط آنها موثر است.
کلید واژه ها:
هایپرهیدروزیس، جراحی تراشیدن ناحیه زیر بغل، غدد اکرین، عرق، تعریق، تبخیرسنج
هایپرهیدروزیس با عنوان عرق کردن بیش از حد و فراتر از پاسخ فیزیولوژیکی طبیعی به گرما یا محرک احساسی تعریف می شود. معمولا هنگامی که بدن بیش از حد گرم شود غدد تعریق تحریک شده و رطوبتی با اثر خنک کننده و ناشی از تبخیر تولید می کنند. هنگامی که مقدار عرق بیشتر از نیاز فیزیولوژیکی فرد تولید می شود، اختلالات شدید اجتماعی، روانی و یا شغلی ممکن است رخ دهد. مقادیر نرمال کمتر از mL/m2/min 1 (میلی لیتر در متر مربع/دقیقه) تعریف شده است. در بیماران دچار تعریق شدید حاد، تولید عرق حتی می تواند از mL/m2/min40 فراتر رود. از نظر کیفی، می توان گفت که هر نوع تعریق که بر زندگی روزمره افراد تاثیر منفی بگذارد و تعاملات طبیعی آنها را با جهان اطرافشان به خطر بیاندازد، بیش از حد در نظر گرفته می شود.
بیشترین تراکم غدد اکرین (تولید عرق) در کف دست، زیر بغل و کف پاها است. فقط در حدود 5٪ این غدد به طور معمول همزمان فعال هستند، اما پتانسیل بالایی برای تولید عرق بیش از حد در هر کدام از این نواحی وجود دارد. تعداد غدد آپوکرین در نواحی زیر بغل و ادراری-تناسلی، کمتر است؛ آنها به هنگام بلوغ فعال می شود؛ این غدد در فولیکول های مو پنهان و ترشح می شوند و مایع چسبناک و بودار تولید می کنند. در صورت ترشح بیش از حد باعث ایجاد بوی تند و نامطبوع (اسمیدروزیس یا بیماری بوی شدید زیر بغل/ برومیدروزیس) می شود. این وضعیت بیشتر در خاور دور، که به اندازه هایپرهیدروزیس ناتوانی اجتماعی ایجاد می کند گزارش شده است. یک سوم گزارش های اخیر مربوط به غدد آپو-اکرین می باشد، که فقط در بالغین دیده می شود و در ویژگی های مورفولوژیکی (ساختاری) و عملکردی با هر دو غده آپوکرین و غده اکرین مشترک است. این غدد از نظر بافتی مشابه غدد آپوکرین هستند به جز این که آنها به سطح زیر بغل ترشح و تخلیه میشوند.
برای دیدن کلیپ تصویری جراحی، این کد را با گوشی هوشمند خود با برنامه اسکنر بارکد، اسکن کنید.

جدول 1
بیماری ها و شرایط رایج مرتبط با تعریق زیاد
| بیماری تب حاد |
| اعتیاد به الکل |
| دیابت |
| نقرس |
| نارسایی قلب |
| پرکاری تیروئید |
| سرطان غدد لنفاوی |
| یائسگی |
| اضافه وزن |
| بیماری پارکینسون |
| بارداری |
| آرتریت روماتوئید (رماتیسم مفاصل) |
| سوء مصرف مواد مخدر |
جدول 2. دسته بندی داروهای متداول شناخته شده که می توانند موجب تعریق بیش از حد شوند
| داروهای ضد درد و آرامبخش، مدتومیدین |
| داروهای ضد عفونت |
| داروهای قلبی عروقی |
| داروهای شیمی درمانی |
| داروهای پوستی |
| داروهای مربوط به بیماری های غدد درون ریز (اندوکرین) |
| داروهای گوارشی |
| داروهای مربوط به بیماری های سر و گردن |
| داروهای مربوط به اختلالات خونی |
| داروهای اعصاب و روان |
| داروهای بیماری های چشمی |
| داروهای بیماری های ریوی |
| داروهای بیماری های اورولوژیکی و دستگاه ادراری |
این غدد منحصر به فرد نه در لایه میان پوستی، بلکه در بافت زیر جلدی ناحیه زیر بغل قرار دارند، و این واقعیت هنگام بررسی توضیح و علت اثربخشی تراشیدن ناحیه زیر بغل در درمان هایپرهیدروزیس آگزیلا از اهمیت خاصی برخوردار است.
دلایل تعریق بیش از حد را به طور کلی می توان به دو دسته بزرگ تقسیم کرد: اولیه (که برای آن علت قابل تشخیصی وجود ندارد) و ثانویه (که می تواند از یک میزبان علل ذکر شده در جداول 1 و 2 ناشی شود). تمرکز این گزارش بر روی هایپرهیدروزیس اولیه، بیماری ای که علت شناخته شده ای ندارد، می باشد. این نوع هایپرهیدروزیس به عنوان بیماری ایدیوپاتیک یا ناشناخته در نظر گرفته می شود و در ارتباط با تولید بیش از حد عرق توسط غدد اکرین (تعریق شدید) و یا تولید بوی غیر طبیعی بدن توسط غده های آپوکرین (برومیدروزیس یا بوی شدید بدن) است.
اگرچه هایپرهیدروزیس تا سالها به عنوان شرایطی خوش خیم و بی اهمیت شمرده می شد، اما در حال حاضر از آنجا که می تواند به تعاملات و فعالیت های اجتماعی و شغلی فرد مبتلا لطمه بزند، به عنوان عاملی بسیار ناتوان کننده شناخته شده است. علاوه بر کارکرد غیرطبیعی آن، بسیار بیشتر از گذشته شایع شده است. طبق نظر سنجی اخیر آمریكا 2.8٪ جمعیت (8 میلیون نفر) از هایپرهیدروزیس سیستمیک رنج می برند (تعریق بیش از حد سروصورت، زیر بغل، کف دست، و یا پا)؛ که این مورد، 1.4٪ جمعیت مبتلا به تعریق شدید علامتدار زیر بغل را شامل می شود. بررسی بر روی یک سوم افراد دچار هایپرهیدروزیس زیر بغل نشان داد که عرق کردن برای آنها غیر قابل تحمل و یا به سختی قابل تحمل است تا حدی که با کاهش یافتن زمانی که برای فراغت یا کار خود صرف می کنند، فعالیت های روزمره شان اغلب یا همیشه مختل می شود. بیماران روند طولانی مدت قابل توجهی با تنظیم زندگی خود برای چیره شدن به شرایط ظاهری یا بوی عرق زیر بغل در جهت مخفی کردن شرایط خود در پیش می گیرند.
هایپرهیدروزیس یا تعریق بیش از حد در شرایط شغلی اختلالات و مشکلات بالقوه ای در گرفتن، دست دادن و در دست گرفتن ابزار و یا کاغذ ایجاد می کند؛ همچنین، فرد باید بارها لباسش را تعویض کند.
این موارد به نوبه خود به شدت بر انتخاب های شغلی تاثیر می گذارد؛ در شغل های مربوط به آموزش، فروش و بازاریابی محدودیت ایجاد کرده و یا به طور کلی حذف می کند.
مشاغلی نیز که شامل کاغذ، فلز و تجهیزات الکتریکی یا الکترونیکی هستند به همان اندازه مشاغل ذکرشده غیر قابل دستیابی می باشند. خود این شرایط به خودی خود محدودیت نیست، بیماران بیشتر با ناراحتی احساسی و ناامیدی از مقابله با ناتوانی در کنترل زندگی عادی دست به گریبان هستند.
به طور خلاصه، کیفیت زندگی (QOL) در تمام حوزه ها می تواند به طور قابل توجهی تحت تاثیر این شرایط قرار گیرد.
اهمیت این مشکل با تایید مقیاس های QOL نشان می دهد که هایپرهیدروزیس با بیماری کلیوی پیشرفته، آرتریت روماتوئید (رماتیسم مفاصل)، مولتیپل اسکلروزیس، و پسوریازیس شدید قابل مقایسه است. داده های اخیر نشان می دهد که سابقه خانوادگی می تواند در این مشکل تاثیر داشته باشد و تقریبا نیمی از بیماران مبتلا به آن یک سابقه خانوادگی مثبت گزارش داده اند. این بیماری با کروموزوم مرتبط است. که در زنان کمی بیشتر از مردان یافت می شود و اغلب قبل از 25 سالگی اتفاق می افتد، اگرچه ایجاد این شرایط در هنگام تولد گفته شده است. هیچ وابستگی و مرتبط بودن قومی یا جامعه شناختی در ایجاد این شرایط وجود ندارد.
معاینه بیمار و تشخیص
بیمار و پزشک ممکن است در تشخیص هایپرهیدروزیس اولیه به عنوان یک بیماری مشترک و قابل درمان موفق نباشند. به عنوان بخشی از نمودار سابقه بیمار، محل (های) آناتومیک بدن، فرکانس، مدت زمان، تغییرات شیوه زندگی سابق، تاریخچه خانوادگی، همایندی مرضی و استفاده از مواد مخدر شناخته شده موثر در ایجاد تعریق باید همه شناسایی شود.
با این حال، توجه داشته باشید که معمولا در معاینه فیزیکی رطوبت کمتری نسبت به محل مبتلا وجود دارد. هایپرهیدروزیس اولیه به عنوان تعریق کانونی یا موضعی، قابل مشاهده و بیش از حد در مدت زمان حداقل شش ماه بدون علت ظاهری و دارای حداقل دو مورد از ویژگی های زیر تعریف شده است:
- نواحی دو طرفه و نسبتا متقارن
- اختلال در فعالیت های روزانه
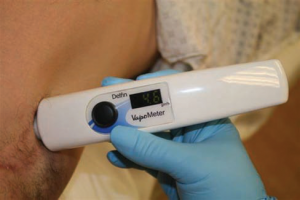
شکل 1. تبخیرسنج دستی (Delfin Technologies Stamford, Connecticut).
تکرار تعریق بیش از حد حداقل یک قسمت در هفته
- سن شروع کمتر از 25 سال (اغلب در سالهای نوجوانی)
- سابقه خانوادگی مثبت
- قطع عرق کانونی در طول خواب
تا همین اواخر، تنها سه راه برای تشخیص هایپرهیدروزیس کانونی اولیه وجود داشت:
(1) تست gravimetric (در لغت به معنای سنجش رطوبت بر روی یک کاغذ فیلتر می باشد، که در موارد بالینی خستهکننده و غیر عملی است)؛ (2) تست نشاسته و ید، که شامل قرار دادن نشاسته و ید در ناحیه مورد نظر می باشد (اگر رنگ سیاه- بنفش در عرض 5 دقیقه ظاهر گردد، آزمایش مثبت در نظر گرفته می شود، اما نتایج لزوما قابل تولید مجدد نیستند و آزمون فاقد عینیت است)؛ یا (3) تست نین هیدرین (ninhydrin)، بر اساس این اصل است که نین هیدرین با اسیدهای آمینه موجود در عرق واکنش نشان می دهد، و با ایجاد این اثر، سنجش از طریق تجزیه و تحلیل دیجیتالی تصویر یا اثر ایجاد شده بر روی کاغذ را امکان پذیر می سازد.
روش دیگر ارزیابی اهمیت هایپرهیدروزیس در بیمار، شاخص شدت بیماری هیپیدروزیس است.
این پرسشنامه ویژه هایپرهیدروزیس برای ارزیابی اینکه چگونه بیماران میزان تاثیر عرق را در فعالیت های روزانه خود تعیین می کنند طراحی شده است. پاسخ ها در مقیاس چهار بعد ارائه می شوند: (1) = به هیچ وجه قابل توجه نیست، به هیچ وجه تداخل نمی کند؛ (2) =قابل تحمل، گاهی اوقات تداخل می کند (3) = به سختی قابل تحمل است، اغلب تداخل می کند و (4) = غیر قابل تحمل، همیشه تداخل می کند.
امتیاز بالا نشان دهنده تأثیر شدیدی بر QOL است. این مقیاس باید قبل از شروع هر درمان تجویز شود و به عنوان وسیله ای برای تعیین تاثیر بالقوه درمان استفاده می شود. اگر بیمار احساس کند که درمان به یک سطح بهبود یافته (یعنی از “4” به “3”)، 50٪ کاهش در عرق کردن را شاهد خواهیم بود، در حالی که بهبود دو سطح، با کاهش 80٪ در میزان تعریق، همبستگی دارد.
در طی چند سال گذشته، روش دیگری نیز برای اندازه گیری TEWL یا مقدار آبی که در طول مدت زمانی (g / m2 / h) از سطح پوست تبخیر می شود گزارش شده است.
تبخیرسنج (Stamford, Connecticut VapoMeter, Delfin Technologies,) یک روش عملی و قابل تایید برای ارزیابی سریع TEWL ، در واقع در عرض 10 ثانیه فراهم می کند (شکل 1).
این ابزار با وجودی که سالهای متمادی در صنعت لوازم آرایشی و ضد تعریق استفاده می شود، اخیرا فقط در ارزیابی تعریق بیش از حد در ناحیه کف دست به کار گرفته شده است.
هیچ گزارش قبلی در مورد استفاده از آن برای هایپرهیدروزیس ناحیه زیر بغل وجود نداشته است، اما به طور عینی میزان TEWL قبل و بعد از سمپاتکتومی توراکوسکوپیک دو طرفه را نشان داده است.
کنترل غير جراحی تعریق شدید ناحیه زیر بغل
درمانهای بسیاری برای کنترل تعریق بیش از حد پیشنهاد شده است، که نشان می دهد هیچ روش خاصی وجود نداشته که برای همه بیماران موثر باشد. به دلیل در دسترس بودن آنها، ایمنی، مقرون به صرفه بودن و اثربخشی درمان های غیرجراحی دسته اول شامل مام ها یا ضد تعریق های بدون نسخه هستند، و متعاقب آنها ضد تعریقهای موضعی و داروهای خوراکی با درجه بالینی و دارای نسخه قرار می گیرند.
تمام این اقدامات احتیاطی باید قبل از قرار گرفتن در معرض درمان های تهاجمی بیشتر انجام شود.
رایج ترین ضد تعریق موضعی تجویزی Drysol (Person & Covey, Glendale, California )، فرمول اختصاصی هگزا هیدرات کلرید آلومینیوم است، اما این درمان دارای معایبی همچون تاثیر نسبتا کوتاه مدت آن (3 تا 5 روز)، و نیز تحریک موضعی پوست می باشد.
اخیرا ضد تعریق موضعی دیگری با غلظت پایین تر از کلرید آلومینیوم همراه با 2٪ اسید سالیسیلیک با عنوان Hydrosal (Valeo Pharma, Corp, Kirkland, Quebec ) نیز به بازار معرفی شده است و به نظر میرسد به اندازه Drysol موثر باشد، اما با سوزش و حساسیت کمتر پوست زیر بغل همراه است. این محصول فقط در اینترنت موجود هست، و نیازی به نسخه ندارد.
عوامل آنتی کولینرژیک خوراکی (یعنی گلیکوپیرولات) می تواند مؤثر باشد اما دارای عوارض بالقوه پردردسر و خطرناکی از جمله خشکی دهان، تاری دید، کم فشاری خون و تاکیکاردی (تپش قلب) می باشد. همچنین استفاده از آنها اثرات جانبی از جمله گلوکوم زاویه بسته، ریفلاکس معده و نارسایی قلبی به دنبال دارد.
یکی دیگر از درمان های غیر جراحی، یون رانی به درون بافت ها (Iontophoresis) است که در آن عبور مستقیم جریان گالوانیک از طریق پوست غوطه ور در آب انجام می شود. اگر چه در نواحی کانونی، مانند دست یا پا، در مورد تعریق شدید ناحیه زیر بغل از نظر منطقی راضی کننده نیست.
در نهایت، تزريق سم بوتولينوم نوع A موجب مهار انتشار استیل کولین در اتصال رشته های عصبی عضلانی و کولینرژیک سمپاتیک پایانه های عصبی که غدد عرق اکریین را تحریک می کنند می شود، و در نتیجه تولید عرق کاهش می یابد. اگر چه بوتولینوم نوع A به طور قابل پیش بینی شده مؤثر است، تنها چهار تا شش ماه دوام خواهد داشت. با این حال، این درمان برای نواحی یا شرایطی که با جراحی درمان نشوند (به عنوان مثال ناحیه سر و صورت، سندرم فری یا تعریق پس از غذا خوردن و ..، فاسیای کف پا) یا برای کسانی که قادر نیستند یا تمایل به جراحی تهاجمی ندارند به صورت انتخابی خواهد بود.
مدیریت جراحی تعریق شدیدناحیه زیر بغل
هنگامی که روش های غیر جراحی در ناحیه زیر بغل موثر نباشند، باید مداخله جراحی مد نظر قرار بگیرد.
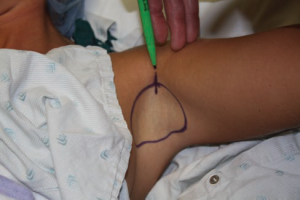
شکل 2. موهای ناحیه زیر بغل تراشیده و مشخص شده است.برش دسترسی به اندازه 1 سانتیمتر در قسمت قدامی حد وسط ناحیه زیر بغل علامتگذاری شده است.
روش های موضعی شامل انواع مختلف بخش بُری زیر بغل است، که بریدن و خارج کردن تمامی بافت پوست و زیر جلدی، بافت زیر جلدی اصلی از طریق برش بدون هیچ گونه بریدن و برداشتن پوست واقعی، برش پوست به صورت کل یا جزء با برداشت بازِ بافت زیر جلدی، تخریب غدد با لیزر و کورتاژ، و لیپوساکشن را در بر می گیرد.
درجه موفقیت این تکنیک ها با هم متفاوت است، اما با این وجود هنوز تحریکاتی مانند بیماری غیر قابل قبول مرتبط با زخم زیر بغل، تشکیل هماتوم، نکروز پوست و محدودیت حرکات دست و بازو وجود دارد. سمپاتکتومی آندوسکوپیک قفسه سینه، نیز به عنوان جراحی بسیار موثر برای هایپرهیدروزیس کف دست پیشنهاد شده است.
سابقا، نتایج تمامی این تکنیک ها از طریق پاسخ مستقیم بیمار و یا پرسشنامه پستی ارزیابی شده است، که هر دو ذهنی و فاقد تولید مجدد عینی هستند. مقاله ای از تانگ، نتایج خوبی در درمان هایپرهیدروزیس زیر بغل با استفاده از تکنیک شِیور آرتروسکوپیک نشان داد. به طور مستقل آرنژا و همکارانش تکنیک مشابهی برای هایپرهیدروزیس زیر بغل با نتایج عالی گزارش داده اند. این روش (همچنین در اینجا توضیح داده شده است)، در صورتی که که با اندازه گیری عینی ارائه شده توسط تبخیرسنج ترکیب شود، تسکین و فرونشانی دائمی برای ناتوانی بیمار مبتلا به هایپرهیدروزیس زیر بغل به همراه خواهد داشت. این محقق از سال 2005 تا کنون، مانند محققان سابق، روش تکنیک شِیور آرتروسکوپیک را برای درمان هایپرهیدروزیس زیر بغل به کار برده و آن را بسیار موثر یافته است. اخیرا، با این وجود، موفقیت این روش تنها بر پایه اطلاعات ذهنی و شخصی بیماران بنا نهاده شده است. در آوریل 2009، تبخیرسنج در کلینیک این محقق قابل دسترسی بود، که او را قادر ساخت به طور عینی میزان تبخیر آب را در g / m2 / h اندازه گیری کند. در اینجا، نتایج حاصل از یک سری بیماران درمان شده باهر دو روش استفاده از تبخیرسنج و تراشیدن ناحیه زیر بغل گزارش شده است.
روش ها
این تحقیق توسط هیئت بررسی نهادی دانشکده پزشکی ویسکانسین (میلواکی، ویسکانسین) تایید شده است.
بیماران در صورتی در این مطالعه قرار می گرفتند که، (1) بیماری شان هایپرهیدروزیس اولیه ، بر اساس تاریخچه بیمار و بررسی تبخیرسنج تشخیص داده شود؛ (2) درمان های سنتی و محافظه کارانه در آنها جواب ندهد (3) هیچ عمل جراحی در ناحیه زیر بغل برای این وضعیت انجام نداده باشند؛ (4) درمان جراحی با تکنیک شِیور آرتروسکوپیک (5) حداقل سه ماه از پیگیری، شامل بررسی تبخیرسنج بعد از عمل گذشته باشد.
هیچ گونه معیار سنی، جنسیتی یا قومیتی وجود نداشت.
هنگامی که این مطالعه در سال 2005 آغاز شد، طراحی آن تنها برای بررسی بیمار جهت ارزیابی نتایج و درخواست هر بیمار برای بازگشت به درمانگاه به منظور اجرای تست نشاسته و ید بعد از عمل به کار برده میشد. از زمان اضافه شدن تبخیرسنج در ماه آوریل 2009، از تمام بیماران سابق و تحت درمان پیش از روش تبخیرسنج، درخواست شد تا به منظور بررسی اطلاعات پس از عمل تبخیرسنج به کلینیک مراجعه کنند. برای بیماران بعدی در این مجموعه، بررسی اطلاعات تبخیرسنج در هر دو ارزيابي اوليه و بعد از عمل برای مستند سازی نتایج کوتاه و بلند مدت گنجانده شده است.
بیست و نه بیمار در فاصله ماه مارس 2005 و مارس 2009، زمانی که تبخیرسنج در دسترس قرار گرفت تحت درمان بودند؛ هشت بیمار دیگر طبق پروتکل مطالعه کامل بین آوریل 2009 تا ژوئن 2010 تحت درمان قرار گرفتند.
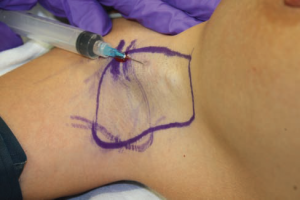
شکل 3. بی حسی موضعی حاوی اپینفرین قبل از آماده شدن ناحیه زیر بغل تزریق می شود.
روند جراحی
همانطور که غدد عرق مبتلا با ناحیه دارای مو در زیر بغل مرتبط است، به همین جهت این قسمت قبل از القاء تراشیده شده و مشخص می شود. محل برش دسترسی 1 سانتیمتر، که در شکاف قدامي ناحیه زیر بغل قرار دارد، نیز مشخص شده است (شکل 2). بیمار تحت بیهوشی عمومی، در موقعیت خوابیده به پشت و بازوها با زاویه 100 درجه دور از محور بدن برای مراقبت و اجتناب از ریسک آسیب به شبکه عصبی قرار می گیرد.
تقریبا 20 تا 30 میلی لیتر از 0.5٪ گزیلوکائین (لیدوکائین) با غلظت ۱ به دویست اپی نفرین به صورت دو طرفه و به اندازه کافی در سطح نفوذ داده می شود، تا جای جوش ایجاد کند (شکل 3). این تزریق برای توقف خونریزی (هموستاز) و کنترل درد کوتاه مدت پس از عمل دارای اهمیت می باشد. پس از آن، بیمار آماده می شود، بنابراین زمان برای به حداکثر رساندن اثرات اپی نفرین کافی خواهد بود.
یک برش 1 سانتیمتری در ناحیه مشخص شده در قسمت قدامی و حد وسط زیر بغل ایجاد می شود. با استفاده از قیچی جراحی متزانبام (Metzenbaum) که از طریق برش به صورت افقی قرار می گیرد، سطح پوست مودار زیر بغل بالا نگه داشته می شود، که تا حد ممکن کمترین چربی زیر جلدی در فلپ بالا رفته باقی بماند (شکل 4).

شکل 4: قیچی خمیده Metzenbaum برای بالا بردن سطح مودار زیر بغل استفاده می شود، که مقدار کمی از بافت زیر جلدی روی فلپ پوست باقی بماند.
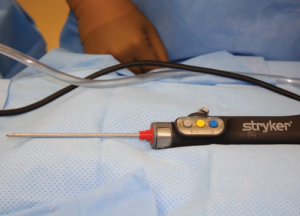
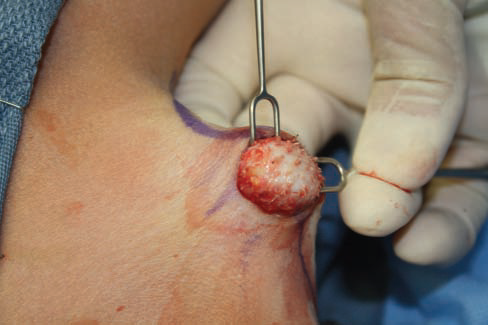
شکل 5. شِیور غضروف ارتوپدیک مورد استفاده برای برداشتن بافت پوستی عمیق، که غدد عرق مبتلا را در بر دارند.
عمل به سرعت و به روش بدون خونریزی، با مراقبت و اطمینان از اینکه فلپ در ناحیه مشخص شده به طور کامل بالا رفته، انجام شد. شِیور غضروف کمکی ساکشن، با سیستم Stryker CORE مجهز به دستگاه درایور کنترل کننده (Stryker Kalamazoo, Michigan,) که در جیب قرار داده شده است (شکل 5). این شِیور، معمولا در جراحی اتصال های عصبی با تکنیک شیور غضروف ارتوپدی اندوسکوپیک، شامل دو کانول فلزی هم مرکز، که یکی کوچکتر از دیگری است، مورد استفاده قرار می گیرد. در نوک آن، کانول خارجی و بزرگتر دارای یک بخش نیمه باز است که از کانولای تیز داخلی و نوسان دار محافظت می کند؛ که اجازه می دهد تا دو کانول هم کورتاژ مداوم و هم تخلیه ساکشن را ارائه دهند، که همزمان با کورت چرخان، فعال می باشد (شکل 6).
تنظیم دست بر روی 900 دور در دقیقه، کمترین مقدار تنظیمات ست شد. نوک شیور برای جلوگیری از آسیب دیدن بافت های عمیق تر، همیشه به سمت بالا(به سمت سطح زیرین فلپِ بالابرده شده) قرار داده می شود. بهترین قرارگیری با به کارگیری شِیور از سر میز، بالای بازوی بازشده بیمار به دست آمد. با فعال شدن تیغه نوسان دار و ساکشن، مکش بافت زیر جلدی در لوله واضح بود.

شکل 6. نمای نزدیک از کانول نیمه باز که شامل تیغه نوسان دار و ساکشن است.
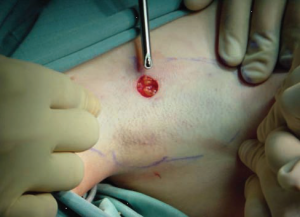
شکل 7. ثابت نگه داشتن پوست زیر بغل توسط دو دستیار برای به حداکثر رساندن ایمنی و کارایی ضروری است.
داشتن یک دستیار برای ثابت نگه داشتن کشش پوست زیر بغل در طول مرحله بالا بردن فلپ با “قیچی” وجراحی اصلی به روش شیور کمک می کند تا از سوراخ شدن پوست ناحیه زیر بغل جلوگیری شود (شکل 7). این تثبیت پوست از اهمیت بسیار زیادی برخوردار است، چرا که محدودیت عمق چربی زیر جلدی را در سطح عمیق لایه میان پوستی (که غدد عرق مبتلا را در بر میگیرد)، تسهیل می کند، در حالی که از ساختمانهای فولیکولی و ساختارهای پوستی مرتبط با آن محافظت می کند. در مرحله تکمیل جراحی به روش شِیور، برای اثبات برداشت کامل بافت زیر جلدی و حفظ یکپارچگی پوست زیر بغل، پوست پشت و رو می شود (شکل 8).
برای تخلیه، یک درین نرم با سوراخ های کوچک از طریق برش، عبور داده شد، پوست با یک بخیه نایلونی ساده بسته شد، و یک پد اسفنجی با بخیه های ابریشمی برای تامین فشار خارجی در ناحیه زیر بغل قرار گرفت (شکل 9).
24 ساعت بعد، درین و پد خارجی در کلینیک برداشته شد. کل فرایند، ظرف یک ساعت تکمیل شد. اکثر بیماران احساس درد کمی گزارش دادند. با این وجود، داروهای ضد درد تجویز شد.
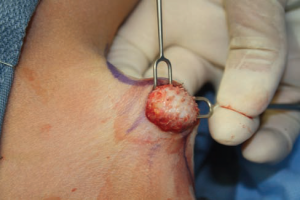
شکل 8. پشت و رو کردن زخم در پایان جراحی، عدم وجود بافت زیر جلدی و پایه فولیکول های دست نخورده مو را نشان می دهد و در نتیجه، اطمینان از حذف کامل غدد عرق مبتلا، که در لایه های عمیق میانی پوست و در زیر فولیکول ها قرار دارند، حاصل خواهد شد.
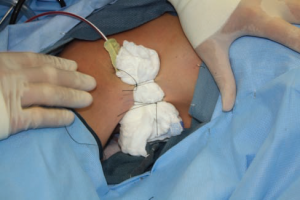
شکل 9. پس از قرار دادن درین تخلیه از طریق زخم، یک پانسمان خارجی (پد اسفنجی) در جای مناسب قرار داده می شود تا فضاهای مرده را از بین ببرد. ظرف 24 ساعت، درین و پد برداشته می شوند.
هنگامی که پانسمان خارجی برداشته شد، بیماران متوجه توقف تعریق شدند. پس از جراحی از بیماران خواسته شد حرکات بازوهای خود را برای یک هفته محدود کنند. بخیه ها در مدت پنج روز برداشته شد. غیبت معمول از محل کار پس از جراحی حدود چهار روز بود. وضعیت هر بیمار در فواصل سه، شش و 12 ماهه دنبال شد. اطلاعات تبخیرسنج در هر مراجعه بعدی به دست آمد.
ویدیویی از روند جراحی در دسترس است:
www.aestheticsurgeryjournal.com
همچنین می توانید از گوشی هوشمند خود برای اسکن کد در صفحه اول این مقاله استفاده کنید و به طور مستقیم ویدیو را در www.YouTube.com مشاهده کنید.
نتایج
طی چهار سال ابتدایی که محقق این مقاله جراحی هایپرهیدروزیس را به روش شِیور در ناحیه زیر بغل اجرا کرد، تنها ابزار تعیین درجه ناتوانی در ارتباط با هایپرهیدروزیس، تاریخچه بیمار بود که بسیار ذهنی و بر اساس حواس پنجگانه می باشد. از بیماران به سادگی خواسته شد تا چگونگی تاثیر شرایط بر زندگی خود را در مقیاس 1 تا 10 تعیین کنند؛ مقیاس “1” طبیعی و “10” غیر قابل تحمل است. اگر چه 29 بیماری که بین مارچ سال 2005 و مارس 2009 تحت جراحی به روش شِیور در ناحیه زیربغل قرار گرفتند با این معیار از نتایج بسیار خوشحال بودند، اما فقدان اسناد عینی مشکل ساز بود.
با روی کار آمدن تبخیرسنج در آوریل 2009، خطا و ذهنی بودن اندازه گیری در سال های گذشته حذف شدند. بنابراین، در این گزارش، ما فقط داده های قبل و بعد از عمل بیماران را در این بخش اخر همین سری محاسبه کردیم. مجموعا هشت بیمار (16 ناحیه زیر بغل) وجود داشت که نتایج کامل آنها در دسترس هستند. هفت نفر از این بیماران زن و یکی از آنها مرد بودند. میانگین سن بیماران 22 سال (محدوده 12 تا 35) و متوسط مدت پیگیری هشت ماه (محدوده 3 تا 12) بود. متوسط اندازه های پیش از عمل تبخیرسنج g/m2/h 437(دامنه، g/m2/h 98-998) متوسط اندازه های پس از عمل در زمان آخرین مراجعه بیمار در شش ماه g/m2/h 58 (محدوده g/m2/h21-26) بود. کنترل ها برای همه آگزیلاها به طور متوسط g/m2/h 23.7، با محدوده g/m2/h 18 تا 31 اندازه گیری شد.
با اینکه همه آنها در این مطالعه گنجانده نشد، بین آوریل 2005 تا ژوئن 2010، محقق در مجموع 45 بیمار را از طریق جراحی به طریق شِیور ناحیه زیر بغل درمان کرد. عوارض شامل یک عفونت، که با آنتی بیوتیک ها درمان می شود، و یک هماتوم بعد از عمل است، که باید در اتاق عمل تخلیه شود. هیچگونه جای زخم هیپرتروفی، آلوپسی، یا بی حسی با این جراحی مرتبط نیست. اگرچه آنها در ابتدا پاسخ خوبی دادند، دو بیمار تجربه عود علائم (و اندازه های بالارفته تبخیرسنج) را به ترتیب پس از سه ماه و 24 ماه داشتند؛ هر دو به جراحی مجدد به خوبی پاسخ دادند.
بحث و کنکاش
هایپرهیدروزیس زیر بغل باعث تنش و مشکلات قابل ملاحظه اجتماعی، شغلی، احساسی، مالی و روانی برای میلیون ها نفر در ایالات متحده است. در بیماران مبتلا به هایپرهیدروزیس اولیه (ایدیوپاتیک)، این وضعیت به طور معمول در بلوغ شروع می شود اما می تواند در اواخر نوجوانی یا 20 سالگی نیز ظاهر شود. اغلب زمینه های ارثی وجود دارد. هایپرهیدروزیس کانونی زیر بغل به طور خاصی پردردسر است، به حدی که افراد جوان از وضعیت خود خجالت می کشند و پیشرفت اجتماعی شان ممکن است محدود شود. این وضعیت همچنین رنگ و نوع لباس را به تیره و آستین دار محدود می کند. بسیاری از این بیماران به دنبال مراقبت های پزشکی نیستند چرا که کم رو هستند و تصور می کنند که “فقط زیاد عرق می کنم”. پژوهش های اخیر نشان داده که تعداد زیادی از بیماران مبتلا به هایپرهیدروزیس در معرض خطر عفونت های ثانویه مربوط با این بیماری هستند.
بسیاری از پزشکان مراقبت های اولیه از دانش کمی در مورد گزینه های درمان موجود برای درمان هایپرهیدروزیس ناحیه زیر بغل برخوردارند. هنگامی که بیماران به یک متخصص پوست مراجعه می کنند، گزینه های در نظر گرفته شده معمولا غیر جراحی هستند، هرچند این ها فقط تسکین موقتی ارائه می دهند. این مداخلات برای برخی (حتی بسیاری) بیماران کافی است، اما قطعا بیمارانی هم هستند که ضد تعریق های موضعی وضعیتشان را به هم می ریزد یا در حالشان تفاوتی ایجاد نمی کند و یا کسانی که به دنبال یک راه حل دائمی تری نسبت به تزریق سم بوتولینوم مکرر نیز وجود دارند. در این بیماران مداخله مستقیم، جراحی در ناحیه زیر بغل مناسب می باشد.
روند ایده آل باید مشکل بیمار را به طور دائمی از بین ببرد؛ حداقل تهاجمی، ساده و قابل پیش بینی باشد؛
دارای کمترین مشکلات و عوارض و جای زخم است. به اظهار بومگارتنر: “عامل اصلی در جراحی، حذف غدد عرق آسیب زننده با حداقل آسیب تروماتیک تا حد ممکن است. “
بر اساس تجربه این محقق و سایر محققان به نظر می رسد جراحی به روش شِیور در ناحیه زیر بغل، روند ایدهآلی است. این روش یک عمل سرپایی ساده با حداقل عوارض و مشکلات است و به دلیل غیرفعال کردن/ برداشتن غدد تعریق نتایجی بادوام به همراه دارد. این جراحی در برخی از کشورها توسط برخی بیمه های پزشکی پوشش داده شده است. تکنیک های دیگر مانند لیپوساکشن اثربخشی محدودی دارند و قابلیت آسیب بالقوه به ساختارهای نواحی زیر بغل را با به کارگیری کانولای مکش دارا می باشند.
در گزارش های قبلی، اسناد عینی درباره تعریق ناحیه زیر بغل به یک اندازه گیری خسته کننده وزن عرق تولید شده یا اندازه ذهنی و تقریبا ناخالصی از تغییر رنگ در آزمایش نشاسته و ید محدود بود. نتایج بر اساس بررسیهای ذهنی و حسی بیمار ارزیابی می شد. داده های ارائه شده در این سند گزارش عینی بر اساس خروجی و اندازههای تبخیرسنج متغیر است، که از طریق تولید اطلاعاتی بسیار دقیق و قابل تکرار، رطوبت نسبی g/m2/h ناحیه زیر بغل را اندازه گیری می کند، و اجازه می دهد تا در مقام مقایسه ناحیه پوست بدون موی مجاور به عنوان ناحیه کنترل عمل کند.
اطلاعات آسیب شناسی هایپرهیدروزیس معمولا 5، 10 یا 20 برابر بیشتر از ناحیه کنترل خواهد بود. این امر باعث اطمینان بیماران از صحت شرایط خودشان می شود، و در عین حال شواهد عینی فرآیند توجیه پذیر یک بیماری را قبل از جراحی و موفقیت پس از جراحی در اختیار پزشکان بالینی (و بیمه های پزشکی) قرار میدهد. نتایج این تحقیق تأیید می کند که جراحی به روش شِیور ناحیه زیر بغل برای هایپرهیدروزیس یا تعریق شدید ناحیه زیر بغل یک عمل سرپایی ساده، امن، کارآمد، موثر و قابل اعتماد با حداقل عوارض و مشکلات می تواند باشد که به طور معمول میزان تعریق را تا ده برابر کاهش می دهد، و در نتیجه برای این بیماران حالتی عادی در زندگی شان فراهم می کند.
باید در نظر داشت که تبخیرسنج همچنین به عنوان یک ابزار پس از عمل به پزشکان امکان می دهد تا بیمارانی را که تحت عمل جراحی به روش شِیور قرار گرفته اند اما هنوز شکایت از تعریق زیاد دارند ارزیابی کنند. اطلاعات تقریبا نرمال (به طور کلی، دو یا سه بار بیشتر از ناحیه کنترل) موجب اطمینان بیمار از اثربخشی این روند در مقایسه با اطلاعات تبخیرسنج، قبل از جراحی می شود. البته، اگر عود سطوح پاتولوژیک (10 تا 20 برابر بیشتر از اندازه کنترل) ثبت و ثابت شده باشد بنابراین، شواهد عینی برای توجیه تکرار روش ارائه شده است
. در این بررسی و پیگیریها ، از سرگیری و عود علائم در دو بیمار (در سه ماه و دو سال پس از عمل) پس از پاسخ عالی اولیه به حالت اولیه رخ داد
هر دو بیمار پس از تکرار عمل به روش شِیور، بدون علائم شدندد و اطلاعات تبخیرسنج نیز نتایج طبیعی را نشان داد. برای این روند توضیحی بیشتر از آنچه برای علت تعریق شدید اولیه گفته شد نداریم.
نتیجه گیری
تا همین اواخر، تنها راه عملی برای تشخیص و ارزیابی نتایج درمان هایپرهیدروزیس از طریق تاریخچه بیمار به صورت بررسی قبل و پس از جراحی بود، که هر دو میزان قابل توجهی از ذهنی و غیرعلمی بودن را نشان میدادند. هنگام ترکیب با روش جراحی موثر تراشیدن یا کورت و ساکشن زیر بغل، تبخیرسنج اندازه گیری عینی را برای تشخیص قطعی و نیز تایید نتایج جراحی فراهم می کند.
این اسناد در ارائه به مراکز بیمه با داده های قابل سنجش برای توجیه پوشش بیمه و همچنین برای اطمینان بیمارانی که اثربخشی جراحی را مورد سوال قرار دهند اهمیت دارد. این عملیات همچنین یک عنصر ضروری از سمت و سوی علم برای مداخله جراحی مبتنی بر ذهنیتی متفاوت فراهم می کند.
به عنوان جراح، باید از این دسته از بیماران مبتلا به بیماری های جدی که می توانند به راحتی با یک روش ساده، با حداقل تهاجم که هزینه اش قابل پرداخت است و نتایج قابل پیش بینی در بردارد آگاه باشیم تا بیماران بتوانند سالم ، جوان، خوشحال و سپاسگزار باشند .